Navegación
Navegación Joaquín Moris de la Tassa
Servicio de Medicina Interna del Hospital de Cabueñes
La seguridad de los pacientes es, además de un atributo de la calidad, un valor emergente para nuestra sociedad que aprecia cada vez más.
Los riesgos de la actividad sanitaria, a pesar de que ya fueron conocidos desde la Grecia clásica-el aforismo primun non nocere está enunciado en el Juramento Hipocrático- no fueron valorados, en su justa medida, hasta mediados el siglo XX por los profesionales de la salud, ni por la sociedad. Probablemente, porque la asistencia sanitaria, aunque era poco efectiva, tampoco implicaba riesgos significativos para los pacientes.
¿Qué factores condicionan la seguridad?
Es a partir de la década de los años 50 cuando el progreso de la medicina posibilita una mayor supervivencia de los pacientes crónicos. En el ámbito quirúrgico, el desarrollo de la anestesia y la cirugía permite el acceso a territorios antes inaccesibles, y aparecen materiales protésicos para la reparación o reposición de estructuras lesionadas, hasta llegar a los trasplantes que, hoy en día, suponen una mejora significativa en la calidad de vida para muchos pacientes afectos de enfermedades crónicas que comprometen la vida.
Las organizaciones sanitarias se hacen cada vez más complejas; en ellas interviene un número creciente de profesionales, adquieren mayor relevancia los pacientes con pluripatología, el conocimiento avanza de forma exponencial custodiado en cada especialidad, muchas veces de forma fragmentada, y los enfermos son atendidos por diferentes especialistas en búsqueda de una mayor efectividad. La conjunción de todos estos hechos favorece un incremento de los riesgos asociados a la atención sanitaria.
Los que primero se conocen, y describen, son los infecciosos. Tras la aparición de los quimioterápicos y la penicilina el mundo, no solamente los médicos, cree que se han controlado las enfermedades infecciosas. Lejos de ello, a los pocos meses se describen las primeras infecciones graves por bacterias resistentes que comprometen la vida de los enfermos. Muchos de los avances en la atención sanitaria actual se ven amenazados por las complicaciones infecciosas; las intervenciones quirúrgicas y las transfusiones de hemoderivados entre otros.
Pero, con ser importantes y las más conocidas, las infecciones no son los únicos riesgos que afectan a los pacientes.
El uso progresivo de medicamentos propicia la aparición de efectos secundarios, a veces conocidos, en fármacos con un perfil de seguridad estrecho, pero otras veces desconocidos. Aparecen daños como consecuencia de la interacción de diferentes medicinas o por su utilización en enfermos con algún compromiso funcional. La seguridad de los medicamentos se convierte, así, en un aspecto primordial de su utilización.
La multiplicidad de actores en la atención sanitaria actual hace que la relación sea una de las características de nuestro trabajo y ello hace de la comunicación un punto débil del que pueden derivar efectos adversos en los pacientes por identificación incorrecta, toma de decisiones equivocadas, demoras injustificadas, etc.
¿Cuál es su frecuencia?
En la década de los 90, en Estados Unidos de Norteamérica surge una preocupación por la seguridad de los pacientes y se reflexiona sobre los efectos adversos, entendiendo como tales todos aquellos que prolongan la estancia hospitalaria, o producen alguna secuela al alta o son responsables del fallecimiento del enfermo.
El primer estudio que ofrece datos sobre la dimensión del problema se realizó en el año 1991, sobre un grupo de pacientes hospitalizados durante 1984; se conoce como"Harvard Medical Practice Study". En esta investigación colaboraron 51 hospitales seleccionados en el estado de Nueva York; fue dirigida por Brennan y colaboradores del Departamento de Política y Gestión Sanitaria de la Universidad de Harvard. Encontraron un 3,7% de eventos adversos, de los cuales el 22% fueron debidos a actuaciones negligentes y estimaron que un 50% pudieron haberse prevenido. En este trabajo, los eventos adversos más frecuentes se debieron a efectos secundarios de medicamentos, seguidos de infección de la herida operatoria y complicaciones con la técnica quirúrgica. La metodología que ellos establecieron es la base de todos los estudios posteriores.
Un segundo estudio, de envergadura similar, fue el realizado en Utah y Colorado por Thomas y colaboradores de la Houston Medical School, Universidad de Texas. Revisaron 14.700 historias clínicas de pacientes dados de alta durante 1998, en 28 hospitales estratificados por variables de actividad (número de altas /año), dispersión geográfica, docencia médica pre y postgraduada, y tipo de titularidad (privado /público). Encontraron un 2,9% de eventos adversos, de los que un 6,6% estaban relacionados con la muerte del paciente. Los más frecuentes fueron los ligados a la intervención quirúrgica, seguidos de los relacionados con medicamentos y, por último, los ligados a procedimientos médicos.
Pero quién realmente llama la atención de toda la sociedad sobre este problema es el informe del Institute of Medicine "To err is human" que, sobre los datos previos, establece que en los Estados Unidos de Norteamérica la cifra de fallecimientos anuales consecuencia de la actividad sanitaria es de 98.000, lo que supera aquellos relacionados con el cáncer de mama, el SIDA o los accidentes de tráfico.
Surge desde entonces, en el ámbito anglosajón, una línea de investigación en la que se estudia, en diferentes países y servicios de salud, la frecuencia de estos hechos. Todos los estudio publicados confirman la existencia de daño no intencionado a los pacientes, en una proporción que oscila entre el 16,6% en Australia y el 7,5% en Canadá. En Nueva Zelanda las cifras descritas son del 11,2% y en el Reino Unido del 10,8%. Nuestro país no es una excepción y en un estudio nacional promovido por el Ministerio de Sanidad, el estudio ENEAS, se detectan efectos adversos en el 8,4% (IC 7,7-9,1) de los pacientes hospitalizados.
¿Cómo se aborda este problema?
El informe "To err is human" trasciende del ámbito sanitario, preocupa a la sociedad en su conjunto y alcanza al terreno de la política.
Se diseñan estrategias para abordar el problema y surgen dos cuestiones. La primera es que no se dispone de definiciones fiables para identificar los efectos adversos, la taxonomía de estos sucesos es incompleta y no es reproductible. En segundo lugar, la aproximación global al problema. El modelo clásico de negligencia y culpabilidad no se demuestra útil para el análisis ni el diseño de acciones de mejora. Se trasponen, con mayor o menor fortuna, las técnicas de prevención de riesgos que han permitido reducir considerablemente los riesgos en el ámbito industrial.
En cuanto a la primera cuestión planteada, cada vez existen más estudios publicados y el cuerpo de conocimientos se incrementa de forma paulatina. Se define el concepto de evento centinela como aquel que por su gravedad o repercusión, la aparición de un solo suceso alerta a la organización y obliga a realizar un examen exhaustivo de las circunstancias asociadas para implantar acciones que eviten su repetición.
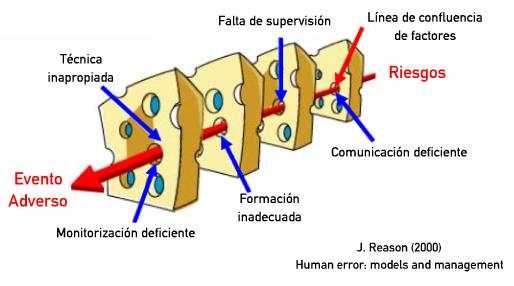
En lo que respecta al estudio de los eventos adversos, James Reason, psicólogo británico experto en errores, establece en su teoría que todos los humanos somos falibles dependiendo de las condiciones de trabajo, fatiga, momento personal, etc. Para él, el modelo de prevención deberá implicar a toda la organización, estableciendo barreras o medidas de control que eviten la repetición de estos sucesos; pueden ser de formación, de verificación, de intercambio de información,... Pero, a pesar de ello, estas barreras pueden fallar y es posible que en un momento determinado se alineen los puntos débiles de estas barreras y acontezca el suceso adverso. Es el modelo conocido como del queso suizo. Ante cualquier suceso hay que estudiar y evaluar todas las circunstancias asociadas, y no solamente las relacionadas con la persona o personas directamente implicadas. Es lo que se conoce como análisis de las causas raíz.
La seguridad de los pacientes se torna en un valor emergente, tanto en la sociedad como en las organizaciones dedicadas al cuidado de la salud, supone una prioridad de todos los gobiernos y sistemas sanitarios y se establecen programas de prevención a nivel gubernamental, de servicios de salud, corporaciones de hospitales, de la Organización Mundial de la Salud. La revista British Medical Journal dedica un número monográfico a la seguridad de los pacientes-BMJ 2000;320(7237) donde se analizan los factores relacionados con los efectos adversos.
Los organismos, que velan por la calidad de las organizaciones sanitarias, establecen procedimientos para garantizar la seguridad de los pacientes en los centros acreditados por ellas. Joint Commission Accreditation on Health Care Organizations enuncia, y revisa con una periodicidad anual, los objetivos nacionales de seguridad de pacientes (National Patient Safety Goals) que deberán cumplir todos los centros sanitarios que quieran acreditarse por este modelo.
Insistentemente, tenemos noticias de que los efectos adversos se repiten en ámbitos de asistencia sanitaria muy dispares, y tienen como consecuencia daños en los pacientes, que podrían haberse evitado si la información y el análisis de las circunstancias asociadas se hubiera difundido de forma eficaz en todo el entorno sanitario. De ello se ocupan diferentes organizaciones que hacen acopio de la información, la procesan, analizan los factores concurrentes y confeccionan alertas para prevenir la repetición de estos hechos. La Fundación Avedis Donabedian, que trabaja activamente en la mejora de la seguridad de los pacientes mediante el CISCP (Centro para la Investigación de la Seguridad Clínica de los Pacientes), elabora y difunde unas alertas para prevenir los errores sanitarios (http://www.fadq.org).
Para conocer cómo debemos aproximarnos y enfocar este problema nos valdremos de lo expuesto en tres páginas web de organizaciones con una trayectoria reconocida en el estudio de los efectos adversos.
En la de la OMS (http://www.who.int/patientsafety/en/) se advierte de la necesidad de crear una cultura de seguridad en las organizaciones sanitarias; la del Centro Nacional de Seguridad de Pacientes de la Corporación de Hospitales de Veteranos (http://www.patientsafety.gov) establece que una meta nacional es la reducción y prevención del daño inadvertido a los pacientes como resultado de la atención sanitaria; en la de la agencia británica para la seguridad de los pacientes NPSA dependiente del National Health Service, (http://www.npsa.nhs.uk/) define que su objetivo es el de coordinar esfuerzos para crear un sistema nacional de declaración de efectos adversos y, sobre todo, aprender de los errores que afectan a la seguridad de los pacientes. Estos tres conceptos resumen las líneas que deberán dirigir nuestros pasos para afrontar esta cuestión.
¿Qué iniciativas existen en nuestro país?
El Ministerio de Sanidad, a través de la Agencia de Calidad del Sistema Nacional de Salud, ha puesto en marcha en nuestro país, en colaboración con las diferentes comunidades autónomas, un programa de seguridad de pacientes para garantizar que la seguridad del paciente se sitúe en el centro de todas las políticas sanitarias pertinentes, en especial en las de mejora de la calidad. Entre sus objetivos están el de conocer la situación de seguridad clínica en los hospitales españoles, promover una cultura de seguridad a todos los niveles de la atención sanitaria, con un enfoque de gestión proactiva, preventiva y de aprendizaje; potenciar el conocimiento y análisis de los afectos adversos mediante el estudio de las bases de datos y la elaboración de sistemas para la comunicación de los incidentes relacionados con la seguridad del paciente; promover la elaboración de programas de educación para todo el personal de atención sanitaria implicado, incluidos los gestores, con el fin de mejorar la comprensión de los procesos de toma de decisiones; y promover la investigación sobre la situación de nuestro país en materia de seguridad del paciente.
Conclusiones
Entre los profesionales sanitarios existe un rechazo, inconsciente, a aceptar el error y sus consecuencias sobre los pacientes, y con frecuencia tendemos a disculparlo y, en ocasiones, encubrirlo. Esta conducta impide aprender de los errores y, consecuentemente, el desarrollo de estrategias para su prevención.
Tenemos que trasladar a los profesionales sanitarios que nuestro esfuerzo en la prevención deberá concentrarse en hechos que aunque de frecuencia de presentación muy baja, no por ello dejan de presentarse de forma reiterada; no debemos olvidar la ingente cantidad de actos sanitarios que suceden diariamente durante nuestro trabajo, en múltiples escenarios y en los que intervienen un gran número de profesionales.
Únicamente cuando todas las personas que trabajamos en el ámbito sanitario tengamos una conciencia clara de que de nuestra actividad puede derivarse un daño sobre los pacientes, cuando creamos que la seguridad de los pacientes es uno de los valores de nuestro sistema sanitario, y entendamos que la única forma de prevención se basa en el conocimiento de todas las circunstancias relacionadas con cada evento, para lo que es indispensable nuestra colaboración, estaremos en disposición de abordar de una forma efectiva la mejora de la seguridad clínica.
Bibliografía
- Brennan TA, Leape LL, Laird NM, Hebert L, Localio AR, Lawthers AG, et al. Incidence of adverse events and negligence in hospitalized patients. Results of the Harvard Medical Practice Study. N Engl J Med. 1991;324(6):370-7.
- Institute of Medicine. To err is human: Building a Safer Health System. Khon LT, Corrigan JM, Donaldson MS, eds. Washington,DC: National Academy Press,1999.
- Donaldson L et al. An organization with a memory. 2000. National Health Service. Disponible en http://www.dh.gov.uk/assetRoot/04/06/50/86/04065086.pdf
- Reason J. Human error: models and management. BMJ 2000;320(7237):768.
- Ministerio de Sanidad y Consumo. Estudio Nacional sobre los Efectos Adversos ligados a la hospitalización. ENEAS, 2005. Aranaz J (Ed). Madrid: 2006. Disponible en http://www.seguridaddelpaciente.es/contenidos/docs/interes/2/2a.pdf
Joaquín Moris de la Tassa
Destacados
- Volumen y resultados: ¿es hora de un paso adelante en la regionalización de la cirugía?
- Prescripción potencialmente inadecuada en dos centros socio-sanitarios según los criterios START-STOPP
- Guía Farmacoterapéutica (GFT) unificada para hospitales del Servicio de Salud del Principado de Asturias
- Sistema de vigilancia del cáncer laboral en el Principado de Asturias Nota 1: Programa de detección y comunicación de cáncer profesional
- Biblioteca del Hospital Universitario Central de Asturias
Sugeridos desde E-Notas
- Evaluación de la seguridad, eficacia, efectividad y eficiencia de la teleconsulta en Atención Primaria, y de los aspectos organizativos, éticos, sociales y legales ligados a su uso
- Fármacos sedantes-hipnóticos para el tratamiento del trastorno de insomnio crónico primario
- DYNAMIC HEALTH: recurso de síntesis de evidencia para enfermería
- Evaluación de Tecnologías Sanitarias de Cirugía Metabólica para el Tratamiento de diabetes tipo 2 comórbida y Obesidad
- Trastornos del Espectro Autista: evidencia científica sobre la detección, el diagnóstico y el tratamiento